Bitte wähle eine Unterkategorie
Das Immunsystem – Wie verhält es sich mit Krankheit und Sport? Teil I
 Liebe BLOG-Leser und treue PEAK-Kunden,
bereits einer meiner letzten BLOGs hat sich mit der kalten Jahreszeit und damit verbundenen mit den Masseaufbauphasen der Athleten befasst. Leider treten im Winter aber auch besonders häufig Erkältungen auf. Unser Immunsystem ist zu dieser Zeit besonders gefordert, uns vor äußeren Einflüssen zu schützen.
Jeder von uns kennt die Situation, wenn sich plötzlich die Nase schließt oder sie zu laufen beginnt. Der Hals wird kratzig und ein leichtes Hüsteln stellt sich ein. Jeder Athlet hat sich in dieser Phase bereits die Frage gestellt, ob Training den Ausbruch einer Erkältung eher herausfordert, es keine Bedeutung hat oder dieser sogar entgegenwirkt.
Auch bei einer bereits bestehenden Infektion, welche unter Umständen sogar medikamentös behandelt wird, zwingen sich einige Sportler noch ins Fitness-Studio. Ist eine solche Vorgehensweise gesund und Muskelaufbau fördernd oder schlichtweg DUMM?
Um diese Fragen zu klären, werde ich mich in den folgenden 2 BLOGs eingehend mit dem Thema Immunsystem befassen:
In Teil 1 werde ich über den Aufbau und die beteiligten Komponenten unserer Immunabwehr schreiben und erklären, wie unser Immunsystem in beide Richtungen fehlgesteuert reagieren kann. Außerdem gebe ich Tips, wie man vorbeugend für Stärkung des Immunsystems sorgen kann.
In Teil 2 befasse ich mich dann ausführlich mit dem Thema Erkältung, Immunsystem und Sport.
Viel Freude mit meinen Ausführungen.
Liebe BLOG-Leser und treue PEAK-Kunden,
bereits einer meiner letzten BLOGs hat sich mit der kalten Jahreszeit und damit verbundenen mit den Masseaufbauphasen der Athleten befasst. Leider treten im Winter aber auch besonders häufig Erkältungen auf. Unser Immunsystem ist zu dieser Zeit besonders gefordert, uns vor äußeren Einflüssen zu schützen.
Jeder von uns kennt die Situation, wenn sich plötzlich die Nase schließt oder sie zu laufen beginnt. Der Hals wird kratzig und ein leichtes Hüsteln stellt sich ein. Jeder Athlet hat sich in dieser Phase bereits die Frage gestellt, ob Training den Ausbruch einer Erkältung eher herausfordert, es keine Bedeutung hat oder dieser sogar entgegenwirkt.
Auch bei einer bereits bestehenden Infektion, welche unter Umständen sogar medikamentös behandelt wird, zwingen sich einige Sportler noch ins Fitness-Studio. Ist eine solche Vorgehensweise gesund und Muskelaufbau fördernd oder schlichtweg DUMM?
Um diese Fragen zu klären, werde ich mich in den folgenden 2 BLOGs eingehend mit dem Thema Immunsystem befassen:
In Teil 1 werde ich über den Aufbau und die beteiligten Komponenten unserer Immunabwehr schreiben und erklären, wie unser Immunsystem in beide Richtungen fehlgesteuert reagieren kann. Außerdem gebe ich Tips, wie man vorbeugend für Stärkung des Immunsystems sorgen kann.
In Teil 2 befasse ich mich dann ausführlich mit dem Thema Erkältung, Immunsystem und Sport.
Viel Freude mit meinen Ausführungen.
Das Immunsystem
Das Immunsystem ist das biologische Abwehrsystem unseres Körpers. Zu ihm gehören verschiedene Organe, Zellarten und Moleküle. Die Hauptaufgabe des Immunsystems ist es, den Körper vor negativen Einflüssen von außen zu schützen. So beseitigt es fremde Mikroorganismen und Substanzen, die zu Funktionsstörungen und Krankheiten führen. Neben dieser Aufgabe sorgt es auch für die Zerstörung körpereigener „kranker“ Zellen. Es unterstützt deren Abbau (Nekrose) oder sorgt für den sog. programmierten Zelltod (Apoptose). Typische Feinde des Immunsystems sind Pilze, Viren, Bakterien oder Parasiten. 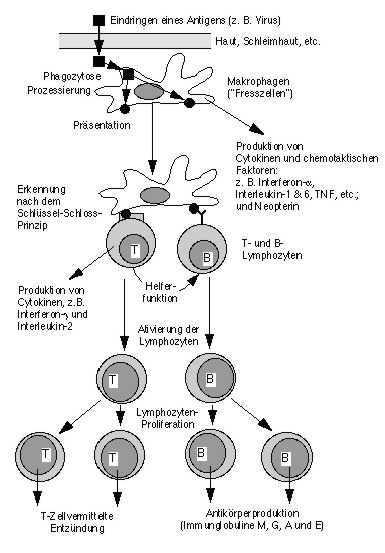
Unterscheidung der Immunabwehr
Grundsätzlich lässt sich die Immunabwehr in eine angeborene / unspezifische Gruppe und eine adaptive/spezifische Gruppe unterteilen.Die angeborene/unspezifische Immunabwehr
Sie besteht zum Einen aus physiologischen Einrichtungen, den Ephitelien (Zellschichten der Haut). Die oberen Hautschichten sind für Angreifer schwer zu durchqueren, da der dort herrschende schwach saure ph-Wert sie daran hindert. Gelingt es einem Erreger, trotzdem diese Hürde zu meistern, steht er einer Gruppe von Molekülen und Zellen (Makrophagen und neutrophilen Granulozyten) entgegen. Ihnen ist es möglich über spezielle Rezeptoren zu erkennen, ob ein Molekül körpereigen oder körperfremd ist.Der Krankheitserreger (Pathogen) kann also hier bereits bekämpft werden, bevor er in den Organismus eintritt.
Erkennen von Pathogenen Die spezifischen Rezeptoren zum Erkennen von Krankheitserregern werden toll-ähnliche Rezeptoren (Toll-like Receptor (TLR)) genannt. Sie erkennen alle Erreger, die sich außerhalb der Zelle befinden. Es gibt auch Rezeptoren innerhalb der Zelle (im Zytosol) wie z.B. RIG-I (retinoic acid inducible gene I). Diese erkennen Viren an Ihren Ribonukleinsäuren (eine spezifische organische Säure im Zellkern). Glücklicherweise besitzen Pathogene ein unveränderliches Merkmal, das eine Identifizierung immer ermöglicht. Die Rede ist hier vom sog. pathogen-asoziierten molekularen Muster. Krankheitserreger sind glücklicherweise nicht in der Lage, dieses Muster zu verändern.Das Erkennungsraster ist bereits sehr genau, die Einrichtung zählt dennoch zur unspezifischen Immunabwehr.
In Makrophagen oder neutrophilen Granulozyten befindet sich das Inflammasom, ein Proteinkomplex, das durch Bakterienbestandteile oder Harnsäurekristalle stimuliert wird. Die Stimulation löst eine Reihe von weiteren Reaktionen aus. Endergebnis ist die Aktivierung des proinflammatorischen Zytokins (Interleukin-1β), welches die Entzündungsreaktion auslöst.Interessant
Eine Stimulation durch Bakterien dient der Abwehr der Pathogene. Eine Stimulation durch Harnsäure-Kristalle allerdings fördert Gichtanfälle.
.
Erkennungsmerkmal MHC Um körpereigene von körperfremden Zellen zu unterscheiden, verfügen körpereigene Zellen über den „Haupthistokompatibilitätskomplex“ (MHC). Fehlt dieser Komplex bei einer Zelle wird diese als fremd erkannt und bekämpft. Effektivität der angeborenen Immunabwehr Etwa 90% aller Infektionen wird bereits von der angeborenen Immunabwehr erkannt und angegriffen. Beteiligt an diesem System sind neben og. Einrichtungen auch Zellen, welche den Erreger teilweise selbst vernichten oder eben Interleukine produzieren, um den Körper in einen Alarmzustand zu versetzen. Hierzu zählen Epithelzellen, dendritische Zellen sowie eosinophile und basophile Granulozyten.Entzündungen und Fieber sind erkennbare Anzeichen für die Wirkung von Interleukinen
Die adaptive/spezifische Immunabwehr
Hier geht es darum, dass sich ein Organismus im Laufe seines Bestehens gegenüber neuen Pathogenen anpasst (adaptiert). Die besondere Effizienz liegt in der Anpassungsfähigkeit dieses Systems. Es erkennt bestimmte Strukturen (Antigene) des Erregers und bildet zu dessen Abwehr spezifische Antikörper aus. Die spezifische Immunantwort bedient sich zweier Strategien: 1. Zellvermittelte Immunantwort Hier entwickeln sich bestimmte T-Zellen zu zytotoxischen (zelltötenden) Zellen. Sie greifen den Erreger direkt an. Sie ist besonders wirksam gegen Viren, Bakterien und Pilze die sich in Körperzellen befinden, sowie gegen fremde Gewebe. 2. Antikörpervermittelte Immunantwort Hier entwickeln sich B-Zellen zu Plasmazellen, welche wiederum Antikörper produzieren und freigeben. Antikörper binden spezifisch an das Antigen. Sie neutralisieren dadurch z.B. Gifte von Bakterien oder verhindern, dass sich Viren an Körperzellen anheften können. Sie machen außerdem Bakterien unbeweglich und sorgen dafür, dass zerstörtes Gewebe und Fremdstoffe von den Fresszellen beseitigt werden. Diese Art der Immunantwort ist wirksam gegen Erreger, die sich außerhalb der Körperzellen befinden sowie gegen Antigene in Körperflüssigkeiten.Ein Erreger kann, je nach Ort seines Auftretens, beide Arten der Immunantwort aktivieren.
.
Erreger-Gedächtnis
Eine neue Infektion bleibt dem Immunsystem im Gedächtnis. Die hierfür zur Verfügung stehenden Gedächtniszellen ermöglichen bei einem erneuten Auftritt des Erregers eine schnelle Abwehrreaktion.Erfolg durch Synergie:
Beide Teile des Immunsystems arbeiten zusammen. Erst gut koordiniertes Zusammenspiel führt zur vollständigen Belastbarkeit des gesamten Systems.
Beteiligte am Immunsystem
a) Mechanische und physiologische Barrieren
Sie stellen die erste Barriere des Körpers dar und verhindern ein Eindringen der Pathogene in den Körper. Die Haut mit Ihrem Schichten und dem leicht sauren ph-Wert sowie über den ausgesonderter Schweiß, oder Talg verhindert ein Eindringen und ein Wachstum von Erregern. Schleimhäute und Schleimsekrete binden Erreger. Im Auge sorgt die Tränenflüssigkeit für Abtransport und enzymatische Bekämpfung von Mikroorganismen. Im Mund bekämpfen Enzyme des Speichels Erreger. Der Magensaft mit seinem ph-Wert von 3 lässt beinahe keine Erreger unbeschadet in den Darm. Im Darm selbst steht die Darmflora zur Bekämpfung von Infekten bereit. Selbst die Ausspülung von Harn innerhalb des Harntraktes ist noch als Komponente der Immunabwehr zu verstehen.b) Zelluläre Bestandteile
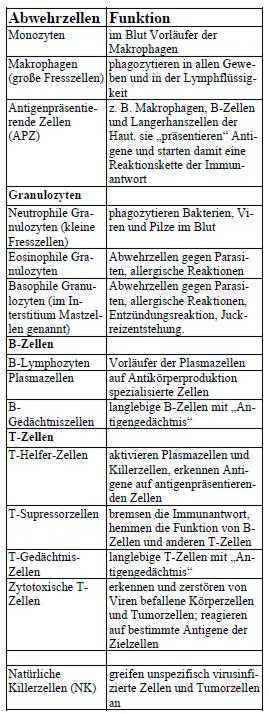
In den Blutgefäßen, den Lymphbahnen und in den Geweben des Körpers befinden sich Abwehrzellen, welche eindringende Erreger bekämpfen. Makrophagen, neutrophile Granulozyten oder dendritische Zellen sind in der Lage, Erreger teilweise selbst zu zerstören oder über die Produktion von Zytokinen andere Abwehrzellen auf den Plan zu rufen. Granulozyten Sie stellen den Großteil der weißen Blutkörperchen dar und können sich frei in der Blutbahn und in Geweben bewegen. In ihrem Inneren enthalten Granulozyten aggressive Substanzen zum Bekämpfen von Erregern. Neutrophile Granulozyten Bis zu 50% der Gesamtgranulozyten kommen aus dieser Gruppe. Sie werden von Zytokinen aktiviert und wandern aus der Blutbahn in das betroffene Gewebe. Damit Sie ins Gewebe eindringen und sich dort fortbewegen können, enthalten Sie einen Mix aus Enzymen. Im betroffenen Gewebe angekommen, machen Sie die Krankheitserreger dann unschädlich. Eosinophile Granulozyten Weitere 3-5% der Granulozyten sind die sog. eosinophilen Granulozyten. Auch sie bewegen sich frei in Blut und Geweben. Besonders bei der Abwehr von Parasiten sind sie von entscheidender Bedeutung und lassen sich daher auch vermehrt bei einem Parasitenbefall im Blut nachweisen. Auch bei Allergien sind erhöhte Mengen dieser Zellen nachweisbar. Basophile Granulozyten In ihnen sind Histamin und Heparin gespeichert. Histamin ist ein biogenes Amin, dass bei allergischen Reaktionen freigesetzt wird. Lediglich bis zu 2% der Granulozyten fallen in diese Kategorie. Sie werden stimuliert, wenn Allergene an Antikörper anbinden und schütten in der Folge Histamin und den sog. Plättchenaktivierenden Faktor (PAF) aus. Insgesamt haben sie eher wenig Bedeutung Makrophagen Makrophagen (auch genannt Riesenfresszellen) reifen aus einkernigen weißen Blutkörperchen (sog. Monozyten). Sie kommen überall im Blut und Gewebe vor wie z.B. in den Lungenbläschen, in der Haut, in den Schleimhäuten, aber auch in inneren Organen wie der Leber und dem Gehirn. Sie erkennen dort Eindringlinge, welche Sie fressen (phagozytieren). Was von den Makrophagen selbst nicht beseitigt werden kann, wird an die adaptive Immunabwehr weitergemeldet.Eine Makrophage formt aus sich selbst und dem Erreger eine Art Signalzelle.
Nur so können T-Helferzellen das Antigen erkennen und es durch Hervorrufen einer Immunantwort bekämpfen. Sprichwörtlich zur Müllabfuhr des Körpers macht die Makrophagen deren zusätzliche Aufgabe, schädliche Substanzen und Abfallprodukte wie z.B. Teer zu beseitigen. Natürliche Killerzellen (NK-Zellen) Sie stehen an einer der ersten Verteidigungslinien der Immunabwehr. Sie können kranke Zellen vernichten, ohne vorher selbst mit dem Pathogen in Kontakt gekommen zu sein. Hierzu verwenden sie den MHC-Komplex (siehe oben), um gute von schlechten Zellen zu unterscheiden. Eine Zelle ohne diesen Komplex wird als „schlechte Zelle“ angesehen was zum Auslösen einer Immunreaktion führt. T-Lymphozyten (T-Zellen) Sie entstehen im Knochenmark und wandern in den Thymus (ein Organ des Lymphsystems). Dort reifen sie aus. An Ihrer Oberfläche befindet sich der T-Zell-Rezeptor, der es ermöglicht, Antigene durch Andocken zu erkennen. Auch die T-Zellen arbeiten in Sachen Erkennungsmerkmal mit dem MHC-Komplex. T-Helferzellen Sie erkennen über ihren spezifischen T-Zell-Rezeptor Eindringlinge. Bei einer Aktivierung teilen sie sich und setzen Botenstoffe frei, die zum Einen Lymphokine für eine verstärkte Immunantwort bilden und zum Anderen die Bildung von Antikörpern veranlassen. Regulatorische T-Zellen Möglicherweise vermeiden sie ein Überschießen der Immunabwehr und haben daher einen regulatorischen Effekt. Ohne sie würde auch bei ungefährlichen Antigenen eine Immunantwort ausgelöst. Zytotoxische T-Zellen Sie erkennen Antigene über den MHC-Komplex. Körpereigene kranke Zellen melden über diesen ihren Krankheitsstatus. Diese Zellart heftet sich an die betroffene Zelle und sorgt über die Ausschüttung bestimmter Substanzen zum Absterben der Zelle (Apoptose). B-Lymphozyten (B-Zellen) Auch sie gehören zu den weißen Blutkörperchen und entstehen im Knochenmark. Die Bindung eines Antigens an den B-Zell-Rezeptor führt zur Aktivierung der B-Zelle. Sie kann sich dann zu einer Antikörper bildenden Plasmazelle oder zu einer Gedächtniszelle entwickeln. Das besondere an B-Zellen ist deren Eigenschaft, auch freie Antigene zu erkennen und eine Immunantwort auszulösen.Die Aktivierung der T- und B-Zellen benötigt etwa 1-2 Tage.
 [/caption]
[/caption]
c) Humorale Bestandteile
Humorale Bestandteile sind Plasmaproteine. Diese befinden sich passiv im Blut, der Lymph- oder Gewebsflüssigkeit und können NICHT an einen bestimmten Wirkungsort wandern. Antikörper Pathogene führen über b-Lymphozyten und Plasmazellen zur Ausbildung von erregerspezifischen Antikörpern. Antikörper sorgen über die sog. Opsonierung zu einem „Outen“ des Antigens, so dass es für Fresszellen sichtbar wird. Der entstehende Antigen-Antikörperkomplex verstärkt die Opsonierung nochmals und setzt Lockstoffe für das Immunsystem frei, die den sog. MAK (Membran-Angriffs-Komplex) bildet. Dieser verursacht Löcher der Zellmembran. Antikörper deaktivieren den Erreger zudem bereits durch das Verkleben und das Bilden eines großen bewegungsunfähigen Gebildes. Komplementsystem Über 30 Plasmaproteine mit unterschiedlichen Eigenschaften gehören zu diesem Teil der angeborenen Immunantwort. Einige dieser Proteine sind Proteasen (Enzyme). Sie schädigen die Zellwände des Erregers und zerstören ihn so. Anaphylatoxine wirken beispielsweise gefäßerweiternd und fördern eine Entzündung. Andere Proteine aktivieren Fresszellen. Interleukine Sie gehören zu den Zytokinen und werden als körpereigene Botenstoffe von den Immunzellen gebildet. .Ablauf einer Immunreaktion
Kann die erste mechanische/physiologische Barriere durchbrochen werden, ist für den Verlauf entscheidend, ob der Erreger bereits einmal im Körper vorhanden war.Erstinfektion
Antigenpräsentierende Zellen wie Makrophagen erkennen typische Erregermerkmale, ohne zuvor mit dem Erreger Kontakt zu haben. Sie können den Erreger phagozytieren (fressen) oder der folgenden Immunabwehr präsentieren. Die Erregerteile werden dann der adaptiven Abwehr zur Verfügung gestellt, welche so gleichzeitig aktiviert wird. Jetzt besteht die Möglichkeit, Erreger durch Phagozytose oder aggressive Substanzen abzutöten. Weitere Beteiligte bilden Antikörper aus, welche sich an den Erreger binden und ihn bewegungsunfähig machen. Andere Abwehrzellen vernichten ihn dann. Nach jeder ersten Infektion bleibt der Erreger in den Gedächtniszellen erhalten. Tritt er erneut auf, kann das Immunsystem wesentlich schneller auf diesen reagieren.Folgeinfektion
Nachdem der Erreger als bekanntes Gebilde von den Makrophagen erkannt wird, werden die Gedächtniszellen aktiviert und die Antikörper können sofort ihre Arbeit aufnehmen, da sie bereits vorhanden sind. Die volle Tätigkeit des Immunsystems ist schnell hergestellt.Dieser Vorgang geht wesentlich effektiver von Statten. Bei einer Impfung versucht man, sich genau dieses Vorteils zu bedienen (siehe unten).
.
Wie entsteht eine Erkrankung Ob eine Krankheit entsteht, hängt von der Menge des eingebrachten Erregers und dessen Eigenschaften ab. Auch der Zustand des Immunsystems ist natürlich von Bedeutung. Ist die Erregerdosis zu gering, oder das Immunsystem sieht sich in der Lage, den Erreger auch ohne Krankheitssymptome zu verhindern (z.B. durch Impfung), kann eine Erkältung also unter Umständen gar nicht ausbrechen oder einen weniger schweren Verlauf nehmen. Ohne eindeutige Symptome kann der Verlauf einer Infektion kaum vorhergesagt werden. Reifung und Alterung der Immunabwehr Im Mutterleib und im frühen Babyalter kann das Immunsystem noch nicht arbeiten. Unterstützt wird ein Säugling über mütterliche Antikörper in der Muttermilch. In den ersten Lebensmonaten bildet der Körper eher zufällig Millionen unterschiedliche Abwehrzellen. Jede Abwehrzelle kann ein anderes Antigen erkennen. Im Rahmen der Selbsttoleranz werden Zellen eliminiert, die eine Immunreaktion auf körpereigene Zellen auslösen würden. Die T-Zellen differenzieren sich im Thymus aus und werden mit körpereigenen Zellen konfrontiert. Bindet eine körpereigne Zelle an einen T-Rezeptor, so stirbt die Zelle ab. So lernt die Immunabwehr körperfremde von eigenen Zellen zu unterscheiden. Im Laufe der Jahre sinkt die Kapazität der Immunabwehr wieder ab. Die Bildung von T- und B-Lymphozyten wird weniger. Auch verlieren sie an Aktivität. Aus diesem Grund ist auch im Alter ein höheres Krebs- und Krankheitsrisiko gegeben.Störungen und Erkrankungen des Immunsystems
Wie bei jedem biologischen System kann auch beim Immunsystem ein „Betriebsfehler“ auftreten. Störungen können entweder zu einer zu starken, einer zu schwachen oder sogar zu einer ausbleibenden Immunantwort führen. Es besteht zudem die Möglichkeit, dass Immunzellen sich zu Krebszellen entarten.Wahrscheinlich haben auch Faktoren wie Depressionen, Stress oder sonstige psychische Erkranklungen Einfluss auf unser Immunsystem.
Immundefekte
Da das Immunsystem nur 100% wirksam ist, wenn alle Komponenten funktionieren, kann schon das Fehlen einer Komponente dazu führen, dass selbst eigentlich harmlose Erkrankungen plötzlich lebensbedrohliche Ausmaße annehmen.Ein Immundefekt kann von Geburt an bestehen oder erworben sein.
.
SCID – Schwere kombinierte Immundefizienz Hierbei handelt es sich um angeborene Immundefekte, die sowohl die humorale als auch die zelluläre Abwehr betreffen können. AIDS AIDS ist eine erworbene Immunschwäche, ausgelöst durch das HI-Virus. Dieses Virus befällt die T-Helferzellen und entzieht sich so der Immunabwehr. Das vermehrte Auftreten von Virenkörpern tötet immer mehr Abwehrzellen, bis schließlich eine deutliche Abwehrschwäche, verbunden mir Infekten und Tumorerkrankungen eintritt, welche dann häufig zum Tode führen. Neutropenie oder Agranulozytose Medikamente wie z.B. Zytostatika (Substanzen, die das Zellwachstum beeinflussen) sowie Autoimmunerkrankungen sind hier die Auslöser. Es kommt zu Schleimhautentzündungen und opportunistischen Infekten durch Erreger, die ansonsten als harmlos anzusehen sind. Es existieren noch eine Reihe weiterer Immundefekte, auf welche ich an dieser Stelle jedoch nicht weiter eingehen möchte.Überschießende Immunantworten
Autoimmunerkrankung Im Regelfall erkennt das Immunsystem eigene Körperzellen und vermeidet so, dass diese angegriffen werden. Die dafür eingerichteten Schutzmechanismen (Selbsttoleranz) fallen bei Autoimmunerkrankungen aus. Die Immunabwehr bekämpft körpereigene gesunde Strukturen. In den meisten Fällen ist die Ursache hierfür eine Störung im Gleichgewicht zwischen selbst zerstörerischen und regulatorischen T-Zellen. Unter den Begriff Autoimmunerkrankung fällt zum Beispiel Diabetes Typ 1. Hier bildet das Immunsystem Antikörper aus, welche die Beta-Inselzellen der Bauchspeicheldrüse angreifen und so die Produktion von Insulin reduzieren. Bei Arthritis führt eine Immunreaktion zu einer Entzündung der Gelenkinnenhaut. Multiple Sklerose greift über Antikörper die eigenen Nervenfasern an. Allergie/Heuschnupfen Wenn der Körper die Fähigkeit verliert, auf fremde Eiweiße zu reagieren, kann es durch eine überhöhte Bildung von basophilen Granulozyten zu einer vermehrten Produktion des Allergie fördernden Histamin und damit verbunden zu allergischen Reaktionen wie z.B. Heuschnupfen kommen. Bei einem anaphylaktischen Schock werden o.g. basophile Granulozyten im ganzen Körper gebildet.Krebserkrankung der Immunabwehr
Krebsentstehung durch Immunzellen Leider ist es bei der Entstehung von Krebs auch möglich, dass es zu einer Entartung von Immunzellen kommt. Diese Art der Entartung wirkt sich meist auf den ganzen Körper aus und führt zur Abnahme der Immunabwehr sowie zu einer Verdrängung der Blutbildung im Knochenmark. Man unterscheidet hier die Leukämien, bei denen der Krebs von den Vorläuferzellen im Knochenmark ausgeht. Der Verlauf kann hier akut oder chronisch von Statten gehen. Die andere Gruppe entsteht aus bösartigen Tumoren der Lymphknoten auch genannt malignes Lymphom. Krebsimmuntherapie Das Immunsystem kann auch als Ansatzpunkt bei der Bekämpfung von Krebs dienen. Hier wird versucht, das Immunsystem gegen Tumorzellen zu aktivieren.Weitere Schwachpunkte des Immunsystems
In Lipide eingehüllte Viren oder Tumorzellen führen zu keiner Immunreaktion da durch sie keine Entzündung hervorgerufen wird. Krebszellen können vom Immunsystem nur erkannt werden, wenn diese sog. tumor-assoziierten Antigene (TAA) bilden. .Was beeinflusst das Immunsystem?
Immunkompetenz ist der Begriff für ein intaktes Immunsystem. Dieses kann durch Einflüsse von außen gestärkt oder geschwächt werden.Stärkung
Allgemein Im Allgemeinen kann eine gute Ernährung mit ausreichend Mineralstoffen wie Eisen, Zink und Selen sowie Vitaminen sowie antioxidative Unterstützung die Immunabwehr verbessern. Ausreichend Schlaf und die Vermeidung von Stress im Übermaß sind ebenfalls förderlich. Wer sich regelmäßig bewegt, unterstützt sein Immunsystem genauso wie Saunieren oder Kneipen unterstützend wirken. Im Falle eines überhöhten Stressaufkommens können Methoden zur Stressbewältigung förderlich sein. Sich oft die Hände zu waschen, reduziert die Infektionsgefahr genauso wie das Meiden zu hoher Mengen an Luftschafstoffen wie Zigaretten- oder Abgasqualm.Sorgen Sie für ausreichend Versorgung mit Vitaminen und Mineralstoffen! Auch Supplemente sind hier ergänzend durchaus zu empfehlen.
Vitamin D Sonnenlicht ist ein wichtiger Verbündeter des Immunsystems. Hier spielt die Bildung von Vitamin D bzw. seiner Vorstufe 25-hydroxyvitamin D eine Rolle. Sonnenlicht wandelt Vitamin D in seine aktive Form um, welches wiederum dazu anregt antibakteriell wirkendes Cathelizidin zu bilden. Da Menschen mit dunklerer Haut weniger gut Sonnenlicht absorbieren, bilden Sie auch häufiger Infektionen wie z.B. Hauttuberkulose aus. Durch die Verdunklung der Haut, welche als UV-Schutz dient, findet sich in deren Blut deutlich weniger Vitamin D.Über eine Vitamin D Supplementierung besonders im sonnenarmen Gebieten und in sonnenarmen Monaten kann an also das Immunsystem unterstützen.
.
Plasma-Protein-Ergänzung (Blut) Ein neuer Ansatz in der Suplementherstellung geht dahin, Plasma-Proteine einzusetzen und anzubieten. Plasma-Proteine ist ein anderer Begriff für BLUT-Protein. In ihm befinden sich jeden Menge Immunglobuline, die das Immunsystem bei der Bekämpfung von Entzündungen unterstützen.Impfung
Geimpft wird meist nach dem Prinzip der aktiven Immunisierung. Hier wird das Immunsystem zur Bildung von Immunkörpern angeregt, ohne die Erkrankung selbst auszulösen. Um die Bildung zu initiieren, dienen abgeschwächte oder tote Erreger sowie erregertypische Eiweißstoffe oder Zuckermoleküle, welche in den Körper eingebracht werden. Der Organismus reagiert mit der Bildung von Antikörpern und Gedächtniszellen. Sie zirkulieren im Blut und in Lymphbahnen und gewährleisten so schnelleren Schutz gegen dieses Antigen da der Erreger sozusagen „bekannt“ ist.Oft angewendet doch mit zweifelhaft Erfolg gekrönt. Leider wird das Gros der Infekte beim Sportler von anderen Viren verursacht, gegen die die Impfung nicht schützt.
.
Immunsuppression
Unter Immunsuppression versteht man eine Hemmung oder sogar komplette Unterdrückung der Immunabwehr über Medikamente. Notwendig ist dies z.B. bei Patienten, die ein fremdes Organ transplantiert bekommen, sowie bei bestehenden Autoimmunerkrankungen oder Allergien. Das bekannteste hierzu verwendete Medikament ist das Cortison (Vorstufe des körpereigenen Cortisols). Neue Wirkstoffe wie Tacrolimus oder Cyclosporin A versprechen mehr Wirkung bei weniger Nebenwirkung.Was schädigt das Immunsystem?
Neben dem Altern, das automatisch für einen Rückgang der Kapazität des Immunsystems führt, können auch chronische Erkrankungen, medikamentöse Immunsuppression, Drogen-Nikotin- und Alkoholmissrauch sowie eine mangelhafte Ernährung das Immunsystem schädigen. Ionisierende Strahlung, Bewegungsmangel, Schlafmangel oder Unterkühlung beeinflussen das Immunsystem ebenfalls negativ. Speziell Stress oder andere psychologische Faktoren führen dazu, dass physiologische Prozesse mit hohem Energiebedarf wie z.B. das Immunsystem herunterreguliert werden. Stress führt hier zur Ausschüttung des immunsuppressiven Hormons Cortisol aus der Nebennierenrinde. Die Cortisolproduktion wird durch die Synthese von Adrenocorticotropin aus der Hypophyse angestoßen, welches die Produktion von Zytokinen hemmt.Tritt also Stress chronisch auf, so wird das adaptive Immunsystem und mit ihm die Funktion von T- und B-Zellen deutlich gehemmt.
Immunsystem und fremdes Gewebe
Interessant zu wissen ist, dass sich unser Immunsystem nicht nur gegen Viren, Bakterien und Keime wehrt sondern auch gegen fremdes Gewebe oder Blut einer anderen Blutgruppe. Transplantierte Organe wie Nieren können vom Körper abgestoßen werden. Beim Blut verhält es sich so, dass wir Antikörper für andere Blutgruppen als die eigene im Körper haben. Ist unsere Blutgruppe A, so führt eine Bluttransfusion mit Blut der Gruppe B zu einer heftigen Immunreaktion. Bestimmte Blutgruppenkombinationen sind kompatibel, die meisten jedoch führen zu einer Immunantwort.Zusammenfassung
In Teil 1 meiner Ausführungen haben ich allgemeine Informationen zum Thema Immunsystem vorgestellt. Wir wissen jetzt welche Systeme, Zellen, Gewebe und Flüssigkeiten daran beteiligt sind, unseren Körper vor Viren Bakterien, Keimen, Pilzen und sonstigen Erregern zu schützen. In Teil 1 wurden zudem allgemeine Einflussfaktoren auf unser Immunsystem aufgezeigt. Ein interessantes Faktum ist, dass unser Immunsystem sowohl krankhaft gehemmt sein, als auch krankhaft übersteuert reagieren kann. Im schlimmsten Fall befällt es, wie bei einer Autoimmunerkrankung, die eigenen gesunden Zellen und beeinträchtigt so unsere Gesundheit. Wir können unser Immunsystem durch unsere Lebens- und Essgewohnheiten unterstützen oder aber auch Überfordern. Im Allgemeinen spielen Faktoren wie ausreichend Schlaf, gute Makro- und Mikronährstoffversorgung, ausreichend Flüssigkeit, sowie das Vermeiden von zu viel Stress eine große Rolle. In Verbindung mit Sport muss man das Immunsystem noch einmal komplett neu betrachten. Da Sport auf den Körper Stress ausübt und ihn belastet, hat dies natürlich auch immunologische Auswirkungen. In Teil 2 werde ich daher aufzeigen wann Sport eher immunförderlich und wann immunschädlich ist. Auch werde ich das Thema „Sport und Erkältung“ behandeln sowie mich mit der Frage beschäftigen, welche Auswirkungen die Kombination Sport und Antibiotika mit sich bringt. Sie können sich also auf einen sehr praxisnahen zweiten Teil freuen. In diesem Sinne hoffe ich auf eine gesunde Leserschaft.
Sportliche Grüße
Euer
Holger Gugg
www.body-coaches.de
.
.
In diesem Sinne hoffe ich auf eine gesunde Leserschaft.
Sportliche Grüße
Euer
Holger Gugg
www.body-coaches.de
.
.
Abonniere jetzt unseren regelmäßig erscheinenden Newsletter und werde stets als Erster über neue Produkte und Angebote informiert.
Der Newsletter ist natürlich jederzeit über einen Link in der E-Mail wieder abbestellbar. Ich habe die Datenschutzbestimmungen zur Kenntnis genommen.

